
Dott. Daniele Puzzilli, odontoiatra del calciatore Leonardo Spinazzola
1- Sulla scia della pandemia, è stato dimostrato che le persone stanno prestando più attenzione alla loro cura personale. Quanto è importante l’odontoiatria in tempi di COVID-19?
La pandemia ha sicuramente cambiato le nostre abitudini di vita, ha sicuramente valorizzato la cura personale e il volersi bene. C’è stato più tempo per dedicarsi al proprio corpo e osservare in modo più attento i difetti del proprio sorriso. Sicuramente c’è stato un aumento dell’attenzione della consapevolezza di eventuali cure e miglioramenti che potessero essere effettuati nella propria bocca e quindi c’è stato un aumento delle richieste di cure in ambito odontoiatrico.
2- Come possono le condizioni orali influenzare le prestazioni sportive?
L’occlusione dentale, parafunzioni, presenza di metalli in vecchi restauri, denti del giudizio mal posizionati o infezioni possono ovviamente essere causa di un’alterata performance sportiva e di un rischio di infortuni ricorrenti. Ovviamente un’attenta analisi clinica e strumentale prevede di poter intercettare eventuali cause e porre fine ad infortuni e/o migliorare così la performance sportiva.
3- Quale problema orale aveva Leonardo Spinazzola e come ha scoperto che lo condizionava in termini di infortuni?
Leonardo Spinazzola aveva, come tanti calciatori e tanti atleti professionisti seguiti da me da anni, un problema di occlusione e di parafunzione che non erano mai stati analizzati.

4- Quale trattamento è stato effettuato?
Questo problema è stato rilevato attraverso tecnologie e strumentazioni che potessero evidenziare in modo oggettivo lo squilibrio e poter quindi effettuare una strategia terapeutica adeguata. Nello specifico con lui è stato applicato il mio bite per riequilibrare occlusione e postura.
5- Come influisce la malocclusione dentale sulle prestazioni sportive? Ha altri casi simili in cui un problema di salute orale influisce sulle prestazioni sportive?
Sono Moltissimi gli atleti che seguo in diverse discipline sportive e che aiuto a migliorare le loro performance sportive.
Quest’anno è stato un anno di Olimpiadi e Campionati Europei e sono molti gli atleti che hanno preso medaglie olimpiche in sport diversi che abbiamo seguito per poterli portare nel loro massimo dell’attività e performance sportiva.
6- Come pensa che si possa migliorare la diffusione della consapevolezza dell’importanza della salute orale nella società?
I social oggi sono un elemento molto importante per aiutare la diffusione e la consapevolezza della salute orale e se ben utilizzati possono essere un ottimo veicolo per poter aiutare, fare prevenzione e corretta informazione.
7- Quali consigli può offrire ai nostri lettori per prendersi cura della loro salute orale?
Il mio consiglio è semplicemente mettere attenzione e dedicare tempo all’igiene orale domiciliare ed effettuare controlli ricorrenti in strutture odontoiatriche adeguate con tecnologie avanzate per poter quindi non solo prevenire problematiche dentali ma aiutare anche attraverso la bocca ad avere un miglioramento della qualità di vita.
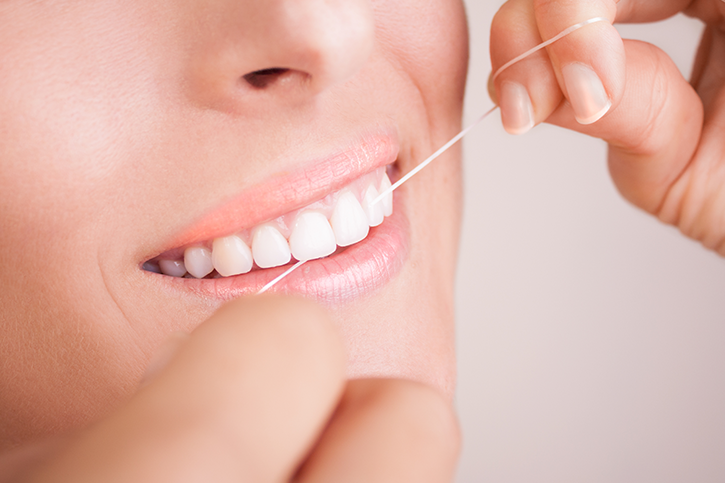
Importanza della pulizia interprossimale nell’igiene orale quotidiana
È importante sapere e spiegare ai nostri pazienti che uno spazzolamento approfondito di due minuti per tre volte al giorno permette di eliminare gran parte del biofilm dentale, ma non tutto. Il restante 40% permane tra gli spazi interprossimali (spazio sottostante al punto di contatto di due denti) e non è possibile eliminarlo con il solo spazzolamento.
È importante sottolineare che il biofilm è responsabile di carie, malattie parodontali, perimplantari e alitosi; pertanto un’errata igiene del cavo orale aumenta di gran lunga il rischio di soffrire di tali malattie.
Metodi per pulire la zona interprossimale:
- Filo o nastro interdentale: per persone che presentano uno spazio interprossimale chiuso. Può arrivare ad eliminare circa l’80% del biofilm che si trova tra i denti, incluso quello sottostante il margine della gengiva. Il suo uso consiste nel tagliare circa 40 cm di filo o nastro e avvolgerlo intorno al dito medio della mano non dominante, fino a tenderlo con il dito medio dell’altra mano. Deve, quindi, essere inserito tra i denti e fatto scorrere intorno alla gengiva, aiutandosi con l’indice e il pollice. Esistono vari tipi di filo o nastro interdentale. VITIS offre 5 diversi tipi che si adattano a qualsiasi utente:
- Filo con cera: facilita lo scorrimento in zone di difficile accesso.
- Filo senza cera: ha un’elevata capacità di trazione, grazie alle sue molteplici fibre che si aprono a ventaglio.
- Filo delicato: per pazienti con gengive delicate, con ortodonzia o impianti. Le fibre di questo filo si dilatano a contatto con la saliva e assumono una consistenza delicata.
- Nastro dentale con cera: ha una maggiore superficie di trazione, grazie alle sue fibre piatte e sottili e la cera favorisce lo scorrimento.
- Nastro dentale con cera, fluoro e menta: maggiore superficie di trazione, grazie alle sue fibre piatte e sottili, maggiore scorrimento grazie alla cera. Il fluoro rinforza lo smalto nelle zone di difficile accesso e offre una sensazione di mentolo.
- Scovolini interprossimali: nel caso in cui gli spazi interdentali siano maggiori, gli scovolini interprossimali saranno la soluzione migliore. Esistono varie dimensioni che si adattano ai diversi spazi tra i denti.
- Idropulsori orali: sono una buona soluzione per l’igiene degli spazi interprossimali, in quanto applicano un getto d’acqua o collutorio a pulsazione o a pressione tra denti, gengive e superficie dei denti.
Un corretto spazzolamento unito ad una buona igiene interprossimale sono l’unico modo per ottenere un’igiene orale completa al 100% e per ridurre considerevolmente le possibilità di soffrire di malattie del cavo orale conseguenti all’accumulo di biofilm dentale.
Come avere una buona salute orale durante l’infanzia
Avere una buona salute orale in ogni fase è uno degli aspetti più importanti dell’essere umano per l’impatto che ha sulla qualità della vita. Una delle fasi fondamentali è, senza dubbio, l’infanzia. Di seguito riportiamo alcune linee guida per un’adeguata igiene orale dei più piccoli.
0-2 anni: eruzione dei denti da latte
Il processo di eruzione inizia, in genere, a sei mesi e si conclude a due anni. La dentizione decidua è formata da 20 denti da latte, cinque in ogni quadrante della bocca.
Per dare sollievo ai disturbi esistono dei gel balsamici appositamente creati per proteggere le gengive. Il gel balsamico può essere applicato con una piccolo ditale di silicone o con una garza, effettuando un delicato massaggio sulla gengiva arrossata del bambino.
Quando erompe il primo dente si raccomanda di eseguire un controllo dal proprio dentista o pedodontista e di iniziare a spazzolarlo per evitare l’accumulo del biofilm.
Lo spazzolamento a questa età deve essere eseguito dal genitore o da un adulto responsabile. Si raccomanda di utilizzare uno spazzolino per bambini che si adatti alla mano dell’adulto e alla bocca dell’infante, con setole ultra-morbide che assicurino una corretta igiene orale rispettando le gengive e i denti. Il gel balsamico può essere utilizzato durante lo spazzolamento.
Oltre alle raccomandazioni per la prevenzione della carie, a questa età è preferibile adottare le seguenti abitudini:
- Evitare di far dormire il bambino con un biberon contenente un liquido diverso dall’acqua durante le ore notturne, poiché l’accumulo di zuccheri favorisce la formazione della carie.
- Evitare di intingere il ciuccio in sostanze zuccherate.
- Evitare la trasmissione di batteri cariogeni mediante la saliva: non pulire il ciuccio con la propria bocca e non soffiare direttamente sul piatto per raffreddare il cibo.
2-6 anni: dentizione decidua e acquisizione delle abitudini di igiene orale
In questo periodo il bambino ha già tutti i denti da latte ed è il momento di iniziare a renderlo responsabile della sua igiene orale e che capisca la necessità di farlo. La cosa più importante è creare l’abitudine.
Il bambino deve iniziare a lavarsi i denti autonomamente, almeno due volte al giorno, mattina e sera o dopo i pasti, per due minuti. Esistono alcuni trucchi per contribuire a creare l’abitudine come, ad esempio, condividere con il genitore il momento dello spazzolamento oltre a numerose app, giochi, canzoni, ecc.
Per uno spazzolamento ottimale, lo spazzolino deve essere adeguato alla mano e alla bocca del bambino, con una testina molto piccola che permetta di raggiungere tutte le zone della bocca e con le setole morbide che rispettino denti e gengive. Lo spazzolino deve essere maneggevole anche per i genitori, che dovranno ripassare quotidianamente lo spazzolamento dei bambini, per assicurare una rimozione efficace del biofilm. Esistono appositi rilevatori di placca che contribuiscono a migliorare la tecnica di spazzolamento.
Per prevenire la carie, la patologia principale a questa età, si raccomanda di introdurre, insieme allo spazzolamento, l’uso di un gel dentifricio con una concentrazione di fluoro adatta all’età del bambino.
A partire dai 6 anni: eruzione dei denti permanenti
A questa età inizia l’eruzione dei denti permanenti, il processo si concluderà ai 12 anni con l’eruzione dei secondi molari. Durante questa fase, i bambini hanno una dentizione mista, e nella bocca si trovano contemporaneamente sia i denti da latte che i denti permanenti.
La dentizione permanente è costituita da 32 denti in totale, otto in ogni quadrante della bocca, contando i terzi molari o i denti del giudizio, che possono erompere o meno a partire dai 18 anni. Durante il processo di eruzione dei denti, potrebbe essere necessario un trattamento di ortodonzia intercettiva per correggere eventuali problemi di occlusione, allineamento dei denti, ecc.
La patologia principale in questa fase continua ad essere la carie, accompagnata dall’infiammazione delle gengive a causa dell’eruzione della seconda dentizione. Si raccomanda l’utilizzo di uno spazzolino maneggevole per il bambino, con una testina piccola, setole morbide e un collo sottile che permetta di raggiungere tutte le zone del cavo orale.
Per quanto riguarda il gel dentifricio, si consiglia di incrementare la concentrazione di fluoro. Anche durante l’eruzione dei denti permanenti possono insorgere disturbi o irritazioni delle gengive. Si raccomanda, quindi, l’utilizzo di un gel dentifricio a base di ingredienti specifici per la protezione dei denti.
Lo spazzolamento deve essere sorvegliato dai genitori e ripassato, se necessario, fino agli 8-9 anni del bambino.
A partire dai sei anni, si considera che il bambino sia in grado di controllare i riflessi della deglutizione e di sputare e può essere introdotto l’uso del collutorio. Oltre a lasciare in bocca un sapore gradevole, il collutorio assicura una maggiore protezione contro la carie grazie al fluoro, favorisce la cura delle gengive e raggiunge tutte le zone del cavo orale.
A partire da questa età e, in particolar modo, durante l’adolescenza, l’accumulo di biofilm nella zona interdentale favorisce la comparsa della gengivite, a causa dei cambiamenti ormonali e legati alla crescita. Si raccomanda, quindi, di adottare l’abitudine dell’igiene interdentale con lo scovolino interprossimale. È importante, infine, eseguire un controllo periodico dal dentista o dal pedodontista almeno una volta all’anno.

Perché è importante la salute orale durante la pandemia causata dal COVID-19?
Il cavo orale rappresenta una via di ingresso di numerosi microorganismi tra i quali il coronavirus SARS-CoV-2, causa dell’epidemia attualmente in corso.
Studi scientifici hanno dimostrato che il virus si trasmette da persona a persona tramite le goccioline del respiro liberate nell’aria dalla bocca e dal naso con uno starnuto, un colpo di tosse o l’emissione della voce.
È stato descritto inoltre che il coronavirus infetta le cellule dell’ospite umano legandosi a dei recettori specifici, denominati ACE2. Penetrato in una cellula, è capace di obbligare questa a produrre copie di se stesso e, saturata la cellula, le copie vengono liberate e infettano altrettante cellule.
I recettori ACE2 si trovano in diverse parti del corpo umano quali polmoni, intestino, reni e cavo orale. All’interno del cavo orale i recettori si trovano in tessuti quali le ghiandole salivari e la mucosa orale e in alta densità nelle cellule epiteliali della lingua [1].
Alcuni studi hanno rivelato che durante la prima settimana il virus si moltiplica attivamente nelle vie aeree superiori (bocca, naso e gola) [2] oltre ad essere stato rilevato nella saliva dei pazienti affetti da COVID-19 [3].
Il cavo orale rappresenta, quindi, un mezzo di ingresso, di trasmissione e di proliferazione del virus. Si tratta di una zona ad alto rischio di infezione, per questo è fondamentale mantenere una buona salute orale attraverso una corretta igiene orale.
Quali sono le misure di prevenzione da adottare in materia di igiene orale durante l’epidemia da COVID-19?
Innanzitutto lo spazzolamento, che è alla base dell’igiene orale. Uno spazzolamento adeguato prevede una tecnica corretta, una durata e una frequenza idonee – 3 volte al giorno per almeno 2 minuti – e l’utilizzo di uno spazzolino di qualità con setole delicate sui tessuti orali ed efficaci nella rimozione della placca batterica o biofilm orale.
In questo periodo, è particolarmente importante la pulizia dello spazzolino e della testina, poiché le setole rappresentano un mezzo di proliferazione degli agenti patogeni sia del cavo orale che dell’ambiente.
Per mantenere una costante igiene dello spazzolino, seguire le seguenti indicazioni:
- Risciacquare e scuotere lo spazzolino dopo l’uso per eliminare l’acqua in eccesso.
- Utilizzare un cappuccio provvisto di fori di ventilazione, che protegge e mantiene le setole più asciutte.
- Conservare lo spazzolino in posizione verticale ed evitare il contatto con altri spazzolini.
- Cambiare lo spazzolino a seguito di un processo infettivo.
In secondo luogo, la pulizia interprossimale, da eseguire quotidianamente con lo spazzolino interprossimale, il filo interdentale o l’idropulsore per rimuovere la placca batterica che si accumula tra i denti e nella zona del margine tra la gengiva e il dente, responsabile della comparsa di numerose patologie orali.
Anche la pulizia della lingua è un gesto quotidiano molto importante. Sulla superficie dorsale, infatti, si accumula un elevato numero di microrganismi ed è il luogo dei recettori a cui si lega il virus SARS-CoV-2 prima di infettare le cellule umane. Si raccomanda quindi l’uso quotidiano di un nettalingua due volte al giorno, particolarmente efficace nella riduzione del rivestimento della lingua, delle cellule epiteliali e dei microrganismi [4].
In ultimo, l’uso di un dentifricio e collutorio specifico. Si tratta di prodotti che, in base alla loro formula, possono apportare diversi benefici, soprattutto quelli contenenti antisettici, indicati per aiutare a controllare e a ridurre i microrganismi del cavo orale.
Il CPC (Cloruro di Cetilpiridinio) è un antisettico sicuro ed efficace presente in alcuni dentifrici e collutori che, secondo alcuni studi svolti in laboratorio e su esseri umani, possiede un’azione virucida e preventiva su alcuni virus, come quello dell’influenza o altri ceppi di coronavirus [5],[6],[7].
Alcuni protocolli di prevenzione da COVID-19 nello studio dentistico (come quelli dell’Ordine Spagnolo dei Dentisti, del Ministero della Sanità spagnolo o italiano e numerosi organismi scientifici internazionali) raccomandano ai pazienti di effettuare sciacqui con CPC allo 0,05%-0,10% per ridurre la carica virale all’interno del cavo orale e il rischio di trasmissione da parte di un soggetto portatore del COVID-19. È necessario fare gargarismi con il collutorio in modo da raggiungere anche la faringe, dove è possibile diagnosticare la presenza del virus.
A queste misure di salute orale si deve aggiungere il resto delle misure predisposte per la prevenzione e il controllo del COVID-19, quali distanziamento sociale, uso della mascherina, lavaggio delle mani con il sapone, uso di gel disinfettante, ecc.
Ernesto de la Puente Ruiz
Medical Training Manager DENTAID
Salute Orale e qualità della vita: una relazione molto stretta
Numerosi studi hanno dimostrato l’incidenza negativa delle diverse patologie orali sul benessere fisico e psicologico delle persone. Per questo motivo, è importante che gli specialisti di uno studio dentistico siano consapevoli del fatto che possono contribuire a incrementare la qualità di vita dei pazienti migliorando la salute del cavo orale.
La qualità di vita di una persona è un concetto ampio che comprende numerosi aspetti legati al benessere. Uno dei più rilevanti è la qualità della vita, che riguarda la salute della persona e il modo in cui le malattie, i disturbi o l’inabilità possono compromettere tale benessere.
È noto, inoltre, che nel quadro generale dello stato di salute, la salute orale è essenziale e può avere un impatto importante sulla qualità di vita delle persone.
L’oggettivazione del concetto di qualità della vita associata alla salute ha incoraggiato la creazione di strumenti specifici riguardanti qualsiasi malattia e l’impatto sulla vita delle persone. Uno dei più utilizzati nel campo della salute orale è il Profilo di Impatto sulla Salute Orale conosciuto come OHIP (Oral Hygiene Impact Profile) per la sigla in inglese.
La versione più usata dell’OHIP prevede 14 quesiti suddivisi in 7 sezioni, riguardanti la limitazione generata dal deterioramento della salute orale: limitazione funzionale, dolore, discomfort psicologico, inabilità fisica, inabilità psicologica, inabilità sociale, handicap.
Le categorie possibili sono: mai (0), raramente (1), qualche volta (2), abitualmente (3) e molto spesso (4).
Il punteggio è dato dalla somma dei valori, in modo da ottenere un minimo di 0 punti e un massimo di 56 punti per ogni paziente. I punteggi bassi indicano una migliore autopercezione della qualità della vita, mentre i punteggi alti indicano un’autopercezione peggiore della qualità della vita. Di seguito, presentiamo la tabella con le domande dell’OHIP-14sp (versione in spagnolo: slide alla fine dell’articolo).
Il questionario è stato convalidato in numerosi studi e i risultati ottenuti hanno riportato dati che evidenziano la relazione tra il deterioramento della salute orale e un punteggio alto del questionario, indicando una percezione peggiore della qualità della vita.
È importante sottolineare che esistono fattori come l’età, il sesso, gli aspetti culturali e sociodemografici che possono influire in modo negativo nell’autopercezione della qualità della vita. È stato osservato, ad esempio, che le donne hanno in genere un’autopercezione peggiore della qualità della vita. Anche l’età avanzata influisce sull’autopercezione.
RELAZIONE TRA LE PATOLOGIE DEL CAVO ORALE E LA QUALITÀ DELLA VITA
Parodontite
La parodontite è una malattia infiammatoria cronica non contagiosa di origine infettiva che, in base allo stato di severità, può causare limitazioni e avere conseguenze a livello fisico, funzionale, estetico, psicologico e sociale, che possono essere misurate mediante il questionario OHIP o simili per valutare i danni causati dalla malattia.
Una recente revisione sistematica riguardo l’impatto della parodontite sulla qualità della vita ha analizzato 34 studi che valutavano pazienti affetti da malattia parodontale nei diversi stadi applicando i vari aspetti raccolti nei questionari sulla qualità della vita legata alla salute orale. I risultati indicano che, in effetti, uno stadio più severo della malattia determina una qualità della vita peggiore nelle persone intervistate.
Siamo innanzi a una sfida di grande rilevanza poiché l’incidenza della parodontite moderata e severa in età avanzata è molto alta (intorno al 50%). La patologia, unita ad altre malattie di cui può soffrire il soggetto in età avanzata, possono compromettere notevolmente la qualità della vita.
Per questo la prevenzione della parodontite nel corso degli anni rappresenta un passo semplice, ma di grande importanza a lungo termine e può significare un miglioramento notevole nella qualità di vita delle persone, soprattutto nell’ultima, e sempre più lunga, fase della vita.
Carie
La carie dentale è, dopo il raffreddore, l’infezione più comune nell’essere umano e l’impatto sulla salute orale è evidente. In uno studio realizzato in Spagna per valutare il questionario OHIP-14sp è stato osservato che sia il numero dei denti cariati da estrarre sia quelli da devitalizzare e con carie visibile compromettono in modo significativo la qualità della vita a livello fisico, sociale e psicologico.
Anche la perdita sia parziale che totale di un elemento dentale è un fattore che ha un impatto negativo sulla qualità della vita di una persona. Uno studio ha dimostrato che un numero inferiore degli elementi dentali può incrementare il rischio di malattia cardiovascolare, diabete e mortalità per qualsiasi causa in generale. È importante, quindi, che i medici considerino questo dato come un indicatore aggiuntivo dello stato di salute. In base a quanto sopra indicato, si può affermare che se salviamo un dente, si allunga la vita.
Patologie della mucosa orale
Anche le malattie della mucosa orale, quali stomatite aftosa ricorrente, lichen planus e sindrome della bocca urente, hanno dimostrato di avere un impatto negativo sulla qualità della vita. Uno studio realizzato in Cina ha dimostrato che i punteggi ottenuti con il questionario OHIP-14 erano molto più alti nei pazienti affetti da queste malattie e/o disturbi.
Malocclusione
La malocclusione e la necessità di trattamento ortodontico è un tema su cui sono stati realizzati numerosi studi legati alla qualità della vita. Una recente revisione sistematica con metanalisi è giunta alla conclusione che i soggetti con malocclusione trattata con l’apparecchio ortodontico o i soggetti che potevano prescindere dal trattamento ortodontico presentavano un punteggio più basso nel questionario OHIP-14, dimostrando, quindi, una percezione migliore della qualità della vita associata alla salute orale.
Perdita degli elementi dentali
Numerosi studi dimostrano che l’uso della protesi dentale per sostituire i denti persi ha un effetto positivo sulla qualità della vita. Una recente revisione sistematica ha osservato che, se la sostituzione dei denti viene eseguita mediante protesi implantosupportate, il punteggio del questionario OHIP-14 si riduce ulteriormente.
CONCLUSIONE
Possiamo concludere che, in qualità di esperti in salute orale, possiamo contribuire al miglioramento della qualità di vita di nostri pazienti, prendendoci cura della salute orale. Se il miglioramento interessa anche il processo di diagnosi, il trattamento e le aspettative del paziente nei contesti degli studi dentistici, i questionari sulla qualità della vita associata alla salute orale possono rappresentare uno strumento molto efficiente nel nostro lavoro quotidiano.
Dott. Xavier Calvo, Periodontista e Medical Advisor di DENTAID

La stretta relazione tra la malattia parodontale e il diabete mellito
È stato dimostrato che i pazienti con un’igiene parodontale peggiore hanno un rischio più elevato di avere un cattivo controllo glicemico e complicazioni associate al diabete o di sviluppare la malattia se non ne soffrono.
La malattia parodontale, la gengivite e la parodontite sono malattie normalmente croniche e di tipo infettivo-infiammatorio localizzate nei tessuti di sostegno del dente che possono distruggere tali tessuti e causare la perdita dei denti. La causa principale è l’accumulo della placca dentale o del biofilm batterico sia sulla zona esterna che, soprattutto, sulla zona interna delle gengive. I batteri, e la risposta infiammatoria che ne deriva, sono i responsabili del danno provocato sui tessuti che circondano i denti.
Lo stesso danno può essere provocato anche su altri tessuti del corpo distanti dal cavo orale poiché, sia i batteri che i mediatori dell’infiammazione prodotti, entrano nel flusso sanguigno e possono raggiungere altre parti del corpo. Sono necessari maggiori studi clinici per capire a fondo la relazione esistente tra le malattie parodontali e le malattie sistemiche, ma la plausibilità di questa associazione è ampiamente accettata dalla comunità scientifica.
A tal proposito, gli studi più consistenti sono quelli che associano la malattia parodontale al diabete mellito.
EPIDEMIOLOGIA
Si stima che il 90% circa della popolazione può soffrire di qualche tipo di malattia infettiva del cavo orale, incluso carie e gengivite e che, fino al 50% degli adulti (60% per i maggiori di 65 anni) soffre di parodontite. L’Organizzazione Mondiale della Sanità anticipa, inoltre, che 642 milioni di persone soffriranno di diabete nel 2040 (attualmente si calcolano 415 milioni). La comparsa del diabete è preceduta da un processo infiammatorio sistemico che determina la disfunzione delle cellule beta pancreatiche e/o la loro apoptosi o morte cellulare, che favorisce lo sviluppo dell’insulino resistenza.
Sono stati effettuati studi epidemiologici che associano la perdita di inserzione dentale a un incremento dei livelli di emoglobina glicata A1c (HbA1c), in modo che ogni millimetro aggiuntivo di sondaggio parodontale equivale a un incremento dello 0,13% dell’HbA1c. I soggetti con sondaggio parodontale superiore a 6 mm corrono un rischio 3,45 volte maggiore di sviluppare il diabete rispetto alle persone che non soffrono di malattia parodontale.
In questo modo si dimostra che i pazienti con un’igiene parodontale peggiore hanno un rischio più elevato di avere un cattivo controllo glicemico e complicazioni associate al diabete o di sviluppare la malattia se non ne soffrono.
MECCANISMI PATOGENICI BIDIREZIONALI
Esiste una relazione bidirezionale tra il diabete e la parodontite. Per questo motivo, entrambe influiscono sia direttamente che indirettamente sulla patogenesi della malattia. Il diabete può alterare in modo qualitativo e quantitativo il profilo di alcune citochine proinfiammatorie come la IFN-γ, la IL-1B, la IL-6 e la PGE2 nei pazienti con malattia parodontale. Gli studi sottolineano, inoltre, la funzione difettosa dei neutrofili nel diabete e nella parodontite.
Anche l’iperlipidemia, frequente in patologie quali diabete e obesità, può favorire lo stress ossidativo che inasprisce l’effetto dell’iperglicemia nella risposta proinfiammatoria. Sono stati osservati, inoltre, diversi effetti su un altro tipo di cellule, come la diminuzione della produzione di collagene e l’aumento dell’attività collagenolitica dei fibroblasti del legamento gengivale e parodontale e una risposta iperinfiammatoria delle cellule epiteliali orali. Un altro effetto cronico dell’iperglicemia comprende la glicosilazione enzimatica di proteine e lipidi, che causa la formazione di AGE (prodotto finale della glicazione avanzata). Tali AGE possono determinare lo stress cellulare poiché favoriscono gli effetti proinfiammatori/ossidativi direttamente o attraverso l’interazione con in ricettori della superficie cellulare, includendo la parodontite.
In ultimo, l’iperglicemia dei pazienti con diabete potrebbe regolare il tasso dei mediatori di riassorbimento osseo RANKL/OPG (osteoprotegerina/legante del ricettore attivatore del fattore nucleare kB) nei tessuti parodontali e questo potrebbe spiegare in parte il perché la distruzione dell’osso alveolare sia maggiore nel diabete.
La parodontite, inoltre, influisce sulla patogenesi del diabete mellito. È stato osservato che sia il controllo glicemico che la produzione di citochine (in concreto, le IL-1B, IL-8, IL-12 e TNF-α) possono essere condizionate dal batterio parodontopatogeno Porphyromonas gingivalis. La disregolazione del pool periferico di citochine è considerato un fattore centrale patogenico nel diabete. I mediatori circolanti (CRP, TNF-α e IL-6) possono essere incrementati in caso di malattia parodontale. È possibile, quindi, che l’infiammazione parodontale possa influire sullo stato diabetico incrementando la resistenza periferica all’insulina.
Esiste una relazione bidirezionale tra i processi fisiologici/metabolici derivati dal diabete e le possibili conseguenze nella parodontite e viceversa. I pazienti con un’igiene parodontale peggiore hanno un rischio più elevato di avere un cattivo controllo glicemico e complicazioni associate al diabete.
TRATTAMENTO
I pazienti con diabete hanno un rischio quattro volte maggiore di sviluppare la parodontite cronica. La malattia parodontale, infatti, è considerata la sesta complicazione del diabete dopo la retinopatia, la nefropatia, la neuropatia, la malattia cardiovascolare e la malattia cerebrovascolare. Altre complicazioni possono essere la sindrome metabolica e l’impotenza. L’HbA1c riflette i livelli di glucosio sierico; è, quindi, un parametro diretto per misurare il controllo glicemico.
Il controllo dell’HbA1c è influenzato negativamente dall’infiammazione sistemica. Per questo motivo, se un trattamento efficace contro la parodontite può modificare il controllo glicemico, è possibile che il trattamento parodontale possa contribuire al programma di trattamento dei pazienti, traendo vantaggio dai cambiamenti nello stile di vita e dalla cura.
Il trattamento parodontale, quindi, può migliorare i parametri metabolici misurando l’HbA1c. Da una metanalisi degli studi effettuati fino ad ora, è emersa una riduzione media pari allo 0,36% dei livelli di HbA1c nei gruppi di trattamento. Tenendo presente che la maggior parte dei pazienti con diabete mellito di tipo 2 prendono altri farmaci oltre alla metformina e che il raschiamento e la levigatura radicolare possono migliorare il controllo metabolico fino a quasi lo 0,4%, questo effetto può essere paragonato agli effetti di una cura aggiuntiva alla metformina.
Questa diminuzione, inoltre, potrebbe ridurre il rischio di alcune complicazioni legate al diabete come retinopatia, nefropatia e neuropatia.
Dott. Xavier Calvo, Periodontista e Medical Advisor di DENTAID
Relazione tra le malattie cardiovascolari e le patologie del cavo orale
Diversi studi hanno dimostrato che il trattamento della malattia parodontale può migliorare alcuni marcatori di rischio cardiovascolare.
Da due decenni ormai stiamo assistendo a una vera e propria rinascita delle teorie dell’infezione focale che sostengono l’esistenza di una relazione a distanza, diretta o indiretta, tra una patologia orale e il resto dell’organismo e viceversa(1).
I rappresentanti più evidenti e studiati di questa associazione sono il rapporto bidirezionale tra il diabete mellitus e le malattie parodontali (MP), e le polmoniti ab ingestis. Sono stati oggetto di studio anche le malattie cardiovascolari (MCV) e gli effetti collaterali della gravidanza. Le malattie cardiovascolari, inoltre, hanno assunto particolare importanza per le conseguenze mortali e le spese sociosanitarie che implicano.
I meccanismi eziopatogenetici esistenti tra le MP e le MCV sono comuni ad altre patologie e alterazioni sistemiche causate dalla malattia parodontale cronica e si basano sull’interazione tra i microrganismi del biofilm sottogengivale e la risposta infiammatoria dell’ospite(2).
La malattia cardiovascolare ha assunto particolare importanza per le conseguenze mortali e le spese sociosanitarie che implicano
Di seguito si espone la plausibilità biologica di questo legame e l’epidemiologia; si dimostra come il trattamento parodontale possa migliorare alcuni marcatori di rischio cardiovascolare e, in ultima analisi, si riporta la stretta relazione che esiste tra le malattie parodontali e le malattie cardiovascolari.
Plausibilità biologica
Esistono due meccanismi per scoprire la suddetta plausibilità. Il primo è di tipo infettivo e consiste nel passaggio dei batteri al flusso sanguigno, noto come batteriemia. Il secondo è di tipo infiammatorio ed è causato dai mediatori dell’infiammazione locale o sistemica.
Le teorie delle infezioni si riferiscono alla capacità dei batteri di interagire e di invadere direttamente le cellule dell’organismo o di stimolare indirettamente la liberazione degli agenti paracrini che regolano le funzioni di queste cellule.
L’invasione cellulare dei batteri parodontopatogeni costituisce un fattore di virulenza chiave ai fini della sopravvivenza, della diffusione del microrganismo in determinati ambienti e dell’evasione delle difese dell’ospite. Uno dei batteri più studiati, sia in vitro che in vivo, è il Porphyromonas gingivalis.
Uno studio recente ha individuato la capacità di questo patogeno parodontale di alterare l’espressione dei geni codificanti proteine che aumentano l’infiammazione e l’aterosclerosi coronarica (i vasi che portano il sangue al cuore)(3).
Sono stati studiati anche altri batteri quali, ad esempio, i A. actinomycetemcomitans, P. intermedia, T. forsythia o F. nucleatum, e altri che, a seconda della stirpe e dei loro diversi meccanismi, possono invadere le cellule endoteliali dell’ospite.
Le teorie delle infiammazioni sostengono che sia la parodontite che le malattie cardiovascolari condividono modelli infiammatori comuni, che varieranno da un individuo all’altro secondo la propria suscettibilità genetica. Negli studi realizzati fino ad ora è stato osservato che i mediatori e i marcatori infiammatori sono più elevati nei pazienti con parodontite. Questo potrebbe verificarsi tramite due vie.
Una di queste è la via utilizzata dai mediatori che si muovono dalla lesione parodontale al resto dell’organismo, provocando il danno a distanza e la formazione di composti reattivi di fase acuta nel fegato, come la proteina C reattiva. L’altra via prevede che i batteri stessi o gli agenti infettivi entrino nel flusso sanguigno e stimolino la risposta infiammatoria a distanza depositandosi sulle placche di ateroma(4).
La risposta infiammatoria può essere influenzata, inoltre, da diversi tipi di anticorpi legati alle malattie parodontali che possono interagire con gli antigeni dell’ospite e indurre o accelerare il processo di aterosclerosi. Altri studi hanno dimostrato che in questi pazienti si riscontra un incremento dei lipidi potenzialmente infiammatori, come LDL, trigliceridi e VLDL, che si depositeranno nelle placche di ateroma accelerandone la formazione e lo sviluppo.
In ultimo, occorre evidenziare che tutti i meccanismi possono presentarsi contemporaneamente nello stesso paziente e interessare il processo infiammatorio sistemico.
Epidemiologia
Per lo studio epidemiologico della relazione tra le malattie parodontali e le malattie cardiovascolari, i tipi più studiati di malattie cardiovascolari sono: le malattie coronariche primarie, le malattie cerebrovascolari e le malattie arteriose periferiche.
La malattia parodontale viene diagnosticata con esami radiografici e di laboratorio mediante il sondaggio parodontale e la profondità dell’inserimento. Nella maggior parte degli studi di coorte e degli studi caso-controllo realizzati fino ad ora è stato trovato un legame evidente tra l’estensione e la gravità della malattia parodontale e la comparsa di malattie cardiovascolari aterosclerotiche, indipendentemente da altri fattori di rischio come il tabacco. Da alcuni studi è emerso che i gruppi più colpiti sono gli uomini e gli adulti giovani(5).
Uno studio recente condotto dall’Università di Granada ha dimostrato per la prima volta la relazione positiva tra la gravità e l’estensione della malattia parodontale e la dimensione dell’infarto miocardico, mediante l’uso di due biomarcatori di necrosi del tessuto cardiaco come la troponina I e la mioglobina(6).
Prova del miglioramento dei biomarcatori di MCV grazie al trattamento parodontale
Le malattie cardiovascolari sono ancora la prima causa di morte nel mondo, per questo motivo la comunità scientifica, il Governo e la popolazione in generale sono ben predisposti ad accogliere qualsiasi strategia o intervento volto a controllare la patologia.
A tal proposito, le malattie croniche infettive come la parodontite possono rivestire un ruolo fondamentale nell’eziopatogenesi delle malattie cardiovascolari aterosclerotiche. È stato osservato, inoltre, che la presenza di malattie parodontali potrebbe raddoppiare il rischio di mortalità anche qualora gli altri fattori di rischio siano tenuti sotto controllo. Le linee guide della Società Europea di Cardiologia hanno dimostrato che la malattia parodontale può costituire un fattore di rischio indipendente per lo sviluppo delle malattie cardiovascolari(7).
Gli studi effettuati fino ad ora hanno preso in considerazione gli effetti della terapia parodontale sia per i fattori di rischio classici di MCV, come i lipidi e la pressione arteriosa, che per i criteri di valutazione di MCV indiretti, come la funzione endoteliale, lo spessore intima-media carotideo e l’aterosclerosi subclinica, e i livelli dei marcatori di infiammazione sistemica.
I risultati più significativi sono stati il miglioramento della funzione endoteliale, la diminuzione della proteina IL-6 e della proteina C reattiva dopo il trattamento parodontale non chirurgico(8). Inoltre, da una recente metanalisi è emersa un’associazione tra l’aumento dello spessore intima-media carotideo e il deterioramento della dilatazione mediata dal flusso sanguigno e la malattia parodontale(9).
Per il resto delle variabili l’evidenza è ancora molto limitata, saranno necessari ulteriori studi di intervento su popolazioni estese, multicentrici e a lungo termine, per confermare la relazione tra la terapia parodontale e la riduzione del rischio di malattie cardiovascolari a breve e lungo termine.
Dott. Xavier Calvo, Parodontologo e Medical Advisor di DENTAID
Malattia parodontale e malattie repiratorie: un legame pericoloso
Diversi studi scientifici hanno dimostrato che alcuni batteri patogeni presenti nel cavo orale possono passare alle vie aeree superiori e da lì ai polmoni.
La polmonite, la broncopneumopatia cronica ostruttiva e il cancro ai polmoni sono patologie respiratorie severe che possono essere interessate da questa circostanza. Per questo motivo, ribadiamo ancora una volta l’importanza di una buona salute orale.
La cavità orale è popolata da numerosi microrganismi che, in uno stato di buona salute, interagiscono positivamente con l’ospite.
Se le condizioni dell’ambiente cambiano, invece, alcuni microrganismi patogeni possono essere presenti in quantità relativamente scarse, trovando il modo di svilupparsi e di determinare un’aggressività maggiore della placca dentale o del biofilm depositatosi sulla gengiva. La conseguenza sarà una risposta infiammatoria che inizialmente interessa solo il tessuto gengivale (gengivite) e che, quando progredisce, compromette il supporto del dente e la sopravvivenza a lungo termine (parodontite).
Diversi studi scientifici hanno dimostrato che questo tipo di batteri patogeni del cavo orale possono penetrare nelle vie aeree superiori e da qui passare ai polmoni(1). Queste teorie sostengono che esistono tre patologie respiratorie severe che possono insorgere come conseguenza del pericoloso legame tra la malattia parodontale e i polmoni. Si tratta di: polmonite, broncopneumopatia cronica ostruttiva e cancro ai polmoni.
La bronchite, la polmonite e la broncopneumopatia cronica ostruttiva sono tre patologie respiratorie che possono insorgere come conseguenza del pericoloso legame tra la malattia parodontale e i polmoni.(1).
POLMONITE
La polmonite è un’infezione dei polmoni causata, in genere, da batteri, microplasmi, virus, funghi e parassiti. La polmonite rimane una delle principali cause di morte nel mondo, insieme all’influenza, soprattutto tra i pazienti più anziani. La malattia contribuisce anche alla morbilità, all’abbassamento della qualità della vita e all’aumento considerevole delle spese mediche ospedaliere.
La polmonite batterica presenta diversi sottotipi: polmonite acquisita in comunità, polmonite ab ingestis, polmonite acquisita in ospedale (nosocomiale), polmonite associata alla ventilazione meccanica e polmonite associata all’assistenza. In qualsiasi caso è stata effettuata una correlazione con lo stato della salute orale.
Tra le polmoniti nosocomiali, sono specialmente gravi quelle associate all’aspirazione in pazienti in terapia intensiva e con ventilazione meccanica.
Questo tipo di polmonite è un infezione molto comune acquisita in ospedale dai soggetti ricoverati in terapia intensiva che, in alcuni casi, comporta un allungamento della durata della degenza, determinando un incremento considerevole dei costi di ospedalizzazione. Gli studi evidenziano, inoltre, un aumento del rischio di mortalità di un 15-45% circa.
La causa principale è l’inalazione di secrezioni orofaringee che raggiungono il tratto respiratorio inferiore. L’intubazione, infatti, causa la perdita della barriera naturale tra l’orofaringe e la trachea. All’interno della bocca può esistere, inoltre, una colonizzazione batterica maggiore a causa di un’igiene orale inadeguata e di una secrezione salivare minore, che consente l’incremento del passaggio lungo il tubo dei batteri potenzialmente patogeni presenti nella cavità orale.
Le strategie per ridurre le probabilità di acquisire una polmonite in questo tipo di pazienti prevedono la diminuzione dei microrganismi orali mediante la rimozione meccanica della placca dentale e il controllo chimico dei microrganismi più patogeni.
BRONCOPNEUMOPATIA CRONICA OSTRUTTIVA (BPCO)
La BPCO è un’ostruzione cronica del flusso aereo, causata dal restringimento delle vie respiratorie e dalla produzione eccessiva di muco come conseguenza di una bronchite cronica e/o di un enfisema. È stato stimato che nel 2020 sarà la terza causa più comune di morte e la quarta causa più importante di disabilità.
La bronchite cronica è caratterizzata dall’irritazione dei bronchi e dalla secrezione eccessiva di muco emesso tramite espettorato per un periodo di tre mesi all’anno o per due anni consecutivi. L’enfisema è caratterizzato dalla dilatazione patologica degli alveoli polmonari presenti all’estremità dei bronchi e dalla rottura dei setti alveolari.
Come nei casi di polmonite, i batteri presenti all’interno del cavo orale in soggetti affetti da malattia parodontale possono passare ai polmoni e dare origine a un’infezione. Inoltre, sia la malattia parodontale che la BPCO condividono molti fattori e indicatori di rischio come il tabacco, l’età, l’obesità, lo status socioeconomico e le condizioni di vita. Una metanalisi svolta di recente su vari studi trasversali e casi-controllo ha mostrato che la malattia parodontale è associata a un rischio maggiore di sviluppare BPCO e che il rischio aumenta in modo significativo in 2,08 volte.(3).
I batteri presenti all’interno del cavo orale in soggetti affetti da malattia parodontale possono passare ai polmoni e dare origine a un’infezione.
CANCRO AI POLMONI
Negli ultimi anni sono stati svolti diversi studi osservazionali che hanno dimostrato una relazione tra la malattia parodontale e diversi tipi di cancro. Il meccanismo biologico risponderebbe a fattori quali la preesistenza di malattie che interessano l’organo o il tessuto colpito, il passaggio dei batteri patogeni ai tessuti colpiti e, soprattutto, un aumento dell’infiammazione sistemica. Una metanalisi svolta di recente su diversi studi di coorte ha dimostrato che esiste un rischio positivo nell’incidenza del cancro ai polmoni e la presenza della malattia parodontale(4). Ad ogni modo, si tratta di associazioni da considerare con cautela, poiché gli studi utilizzati non sono sempre confrontabili e possono presentare una certa eterogeneità. È imprescindibile realizzare altri studi con metodologie simili per ottenere conclusioni più rilevanti in futuro.
CONCLUSIONE
In passato la bocca e le malattie ad essa legate erano considerate come qualcosa di completamente estraneo dal resto del corpo. Oggigiorno, risulta evidente come sia fondamentale avere una buona salute orale, il cui deterioramento può avere ripercussioni su qualsiasi parte del nostro organismo. Queste ripercussioni possono comportare un peggioramento della nostra qualità della vita o il rischio di contrarre malattie potenzialmente mortali.
Dott. Xavier Calvo, Periodontista e Medical Advisor di DENTAID

Cos’è il Cloruro di cetilpiridinio (CPC)?
Il CPC è un antisettico ad ampio spettro di azione che incrementa l’attività antibatterica della CHX.
Il Cloruro di cetilpiridinio è un antisettico ad ampio spettro di azione attivo verso i batteri gram+ e gram-, virus e funghi, simile alla clorexidina in vitro, più efficace contro i gram+. Presenta un buon assorbimento del pH orale con una sostantività nel cavo orale di 3-5 ore. Svolge, inoltre, un’attività antiplacca contro le tossine proinfiammatorie liberate dai batteri, prevenendo in questo modo la comparsa di gengivite.
È classificato dalla FDA come un antimicrobico sicuro ed efficace per il controllo della gengivite provocata dalla placca, se presente in una concentrazione tra 0,045% e 0,1%.
Struttura
La molecola di cloruro di cetilpiridinio (CPC) è un composto di ammonio quaternario incluso nel gruppo dei tensioattivi, ha una forma monocationica, è solubile in alcol e in soluzioni acquose; può agire come detergente e come antisettico, non è né ossidante né corrosivo e ha un pH neutro.

Meccanismo d’azione
La regione polare e quella apolare della molecola fanno sì che il CPC si comporti come un surfactante cationico con carica netta positiva. Le molecole di CPC si legano alla superficie caricata negativamente della membrana cellulare batterica. La regione apolare della molecola, con caratteristiche simili ai fosfolipidi di membrana, penetra nella membrana cellulare dei batteri alterando e generando un disequilibrio nella regolazione osmotica, che provoca la perdita del materiale citoplasmatico e, conseguentemente, la morte cellulare.
Deve la sua attività antigengivale anche alla neutralizzazione delle tossine proinfiammatorie batteriche. Il CPC agisce integrandosi a questi liposaccaridi per alterare in questo modo la loro struttura e neutralizzarli.

Sostantività
Il CPC ha una sostantività di 3-5 ore (1,2,3)
Proprietà
1. Capacità di inibire la crescita del biofilm orale.
2. Capacità di riduzione della gengivite (4,5)
3. Controllo e riduzione dell’accumulo di placca (6,7,8)
4. Effetto inibitorio della placca (9)
Indicazioni
Prevenzione di gengivite e mucosite perimplantare(10)
Pazienti soggetti a infiammazione(11) e sanguinamento delle gengive
Prevenzione nei pazienti con rischio di carie
Pazienti con controllo inadeguato della placca
Pazienti con apparecchio ortodontico(12)
Posologia
Nei trattamenti parodontali: fare 3 sciacqui al giorno per 30 secondi con 15 ml dopo aver lavato i denti.
Controindicazioni e interazioni
Non sono state descritte.
Effetti collaterali
Il CPC ha meno incidenza di effetti collaterali della CHX. Raramente sono stati riportati i seguenti effetti collaterali: colorazione dei denti e della lingua, irritazione della gengiva e comparsa di ulcere aftose.
Questi effetti non sono comuni e sono reversibili sospendendo l’uso. L’eventuale colorazione si può rimuovere mediante l’utilizzo di un dentifricio abrasivo e/o profilassi.